てんかん?発作?
癲癇(てんかん)とは、脳神経細胞が一時的に異常な電気活動により引き起こされる発作を指します。急に震えだしたり、しばらく意識がなくなって倒れたりしますが、多くは短時間で元に戻ります 〔Engel. 2006., Pakozdy, et al. 2014.〕。 しかし、ウサギでは原因の解明がとても難しく、可能性のある原因に対して治療をするという方法しかとられていません。てんかん発作の兆候は、脳内の放電の場所によって異なり、発作だけでなく、人では意識、認知、行動、記憶にも影響を与えることもあります〔Pakozdy, et al. 2014., Fisher, et al. 2005.〕。
てんかんの発生率?
ペットのてんかん発作の発生率は2~3% 〔Cunningham, et al. 1988.〕、犬で約0.75%などの報告があります 〔Heske, et al. 2014.〕。 ウサギでは発作の症状が明確でないため、発生率などよく分かっていません 〔Berendt, et al. 1999.〕。
ウサギの症状?
ウサギのてんかん発作の症状も様々な研究者によって報告されています 〔Ross, et al. 1963.〕。ウサギは死亡のリスクが低い再発性の発作が多く、人のてんかん発作の研究にも使われています 〔Natelson et al. 1979.〕。発作の数分あるいは数時間前、時には数日前から、落ち着きのない行動と不安な状態が見られますが 〔Pakozdy, et al. 2014., Platt, et al. 2012.〕、明確でないために異常とは気づき難いです。また、短時間の虚脱、呼びかけに対する反応の低下、旋回行動、四肢の漕ぎ運動や舐める行動、かみつき傾向、唾液分泌過多が見られることもあります 〔Natelson, et al. 1979.〕。その後に発生する発作は、通常数分間続き、凝視した状態になって、動かくなったり、軽度の失神、震えや錯乱、運動失調などが起こります。突然ケージの中で暴れたり、音がすることで発見されます 〔Berendt et al. 1999.〕。多くが3~5分以内で正常に戻ることから、Petit mal (小発作) と呼ばれています。ウサギの小発作では死亡リスクが低いですが 〔Natelson, et al. 1979.〕、まれに、強直間代発作あるいは大発作が起こることもあります。意識をなくして、背中をのけ反らして四肢をつっぱらせ、 口から泡をふき、眼は白目をむき (強直)、その後ガクガクと細かなけいれんから次第にリズミカルな動きになって (間代)、おさまります。一方で、顔面痙攣などが含まれる単純な軽度の小発作の場合は意識の喪失はありません 〔Leite et al.2002〕。


何が原因?
てんかんは特定の疾患ではなく、様々な病因で起こります 〔Engel. 2006., Chandler. 2006.〕。中枢神経系 (脳) に影響を与える脳自身の疾患、あるいは全身的ならびに毒性または異常代謝の疾病が潜在しています。遺伝的な先天性疾患の報告もあります。てんかん発作の引き金は、主に音の刺激 (聴覚刺激)、特に高域の音響刺激が原因になりやすいです 〔Kandratavicius, et al. 2014., Ross, et al. 1963.〕。ケージの金属などの摩擦による高温に反応しやすいとも言われています。
てんかん発作の分類
人、犬や猫でもてんかんの原因が特定できないことが多く、以下のような分類がなされています。脳腫瘍や脳の形成異常など、脳に明らかな原因となる構造異常があるものを症候性てんかん、明確な異常がないものを特発性てんかん、さらに脳の一部分の部分てんかん、脳全体の全般てんかんとされています。
表:てんかんの分類1
| 分類 | 部分てんかん | 全般てんかん |
| 特発性 | 特発性部分てんかん | 特発性全般てんかん |
| 症候性 | 症候性部分てんかん | 症候性全般てんかん |
しかし、現在はてんかんの原因によって以下の表のように分類されています。ウサギの原因も列記してみました。
表:てんかんの分類2
| 分類 | 解説 | ウサギでの原因 |
| 素因性 | 遺伝 | ウィーンホワイトラビット |
| 構造性 | 脳梗塞や脳腫瘍など画像上の異常がある | 細菌感染による膿瘍, エンセファリトゾーンによる肉芽腫, 脳腫瘍, 外傷による脳血腫や脳挫傷 |
| 感染性 | 脳炎や髄膜炎など感染症 | 細菌 (パスツレラ菌など), 寄生虫 (エンセファリトゾーン, アライグマ回虫, トキソプラズマなど), ウイルス (単純ヘルペスウイルス, カリシウイルスなど) |
| 代謝性 | 脳へ影響する代謝異常 | 肝性脳症, 肝リピドーシスによるケトアシドーシス, 腎不全による尿毒症や電解質異常, 熱中症, ビタミンA欠乏, 中毒(鉛中毒,妊娠中毒) |
| 原因不明 | 上記以外 |
以前の分類の特発性てんかんとは、大半が何らかの遺伝的な異常と考えられて素因性、症候性てんかんはMRIなどの画像検査で明らかな異常があるものが構造性と分類されています。その他てんかんの原因となる疾患によって分類分けが行われていますが、原因が重複することもあり、やはり人でも約半数の症例で原因は不明で 〔Beghi. 2020., Beghi, et al. 2010.〕、ウサギにおいても、てんかんの原因特定は難しいと言えます。しかし、多くの文献や書物では、一般的なウサギのてんかんの原因は、細菌感染とエンセファリトゾーンの感染となっています。アライグマ回虫やトキソプラズマなどの寄生は稀な原因です。自己免疫性脳炎は人ではよく知られていますが、ウサギでは実験動物で研究されているに過ぎず 〔Kira, et al. 1986., Sobel, et al. 1986.〕、自然発生は知られていません。また、数種の抗生物質が脳内の神経伝達を抑制させ、てんかん発作閾値を低下させることにより、てんかんを引き起こす可能性も知られています。ペニシリン、セファロスポリン、フルオロキノロン、カルバペネムによって起こりますが、発生要因には血液脳関門 (※) の損傷 (脳外傷や脳炎) があげられています 〔Ewa, et al. 2017〕。
※ 血液脳脊髄液関門とは、血液から脳脊髄液へ移行する物質を選択・制限する障壁のことである。 脈絡叢上皮細胞によって構成されています。
ウサギでは血液脳関門の局所的な崩壊が引き起こされた実験動物において、高用量のペニシリン投与での発生報告があります 〔Maria, et al. 1982., Gallitto, et al. 1986.〕。
遺伝性素因
遺伝性素因が問題となるウィーンホワイトラビット (Viennese white rabbit) の発作様症状が報告されています 〔Nellhaus. 1958.〕。ウィーンホワイトラビットは1907年に作成された品種で、青目で柔らかい白色の被毛が特徴で、イギリスでは承認されていますが、ARBA (American Rabbit Breeders Association)では承認されていません。中大型の品種で、筋肉が発達した幅広でわずかに細長い円筒形の体型をしています。

水頭症
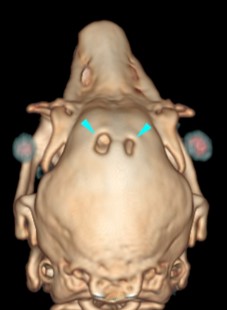
ウサギでは実験で水頭症が作成されていましたが、近年は品種的に短頭種が作成された結果、泉門の開口および水頭症のウサギが診断されることが増えました。
パスツレラ性脳炎
細菌性の中耳炎・内耳炎は、特にパスツレラ・ムルトシダ(Pasteurella multocida)が鼻腔から耳管に沿って中耳に、そして内耳や前庭管に蔓延することにで引き起こされ、斜頸が見られることで有名です。しかし、ウサギでは同時に脳や脊髄に感染 〔Patel, et al. 2016.〕、または細菌が中枢に波及しやすい特徴があります〔Gruber, et al. 2009., Kunstyr, et al. 1985.〕。パスツレラ菌以外にも、黄色ブドウ球菌 (Staphylococcus aureus,)、連鎖球菌 (Streptococcus spp.)、およびシュードモナス菌 (Pseudomonas aeruginosa)、大腸菌 (Escherichia coli)、リステリア菌 (Listeria monocytogenes)などがあげられます 〔Percy, et al. 2007〕。
一番有名なエンセファリトゾーン
臨床で最も問題扱いされているのがエンセファリトゾーンです。てんかんの原因になっているかは不明ですが、抗体検査で陽性になる確率が高いためと思われます。実際にエンセファリトゾーンという寄生虫が脳に感染することで、てんかん発作が引き起こさます。しかし、寄生しても必ずしも、発病するとは限らず、間接的に二次的な細菌感染で発病している可能性もあります。
脳腫瘍もあるの?
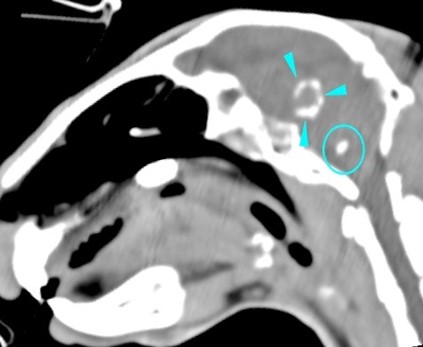
ウサギの脳腫瘍の発生は稀です。実験動物では脳腫瘍モデルが多く作成されていますが 〔Nakajima, et al. 1983.〕、ペットのウサギではリンパ腫の発生の報告があるくらいです 〔La’Toya, et al. 2014.〕。近年ウサギでも行われるようになった脳のMRI撮影で腫瘍あるいは梗塞なども発見されることがあります。エンセファリトゾーンによる肉芽腫が形成されやすいです。
人からうつる単純ヘルペス
飼育下のウサギは人の単純ヘルペス (口唇ヘルペス) が、ウサギに感染し、非化膿性髄膜脳炎および神経細胞変性が見られ、死に至る報告が見られ始めました〔de Matos, et al. 2014.〕。接触による経口あるいは鼻腔から感染しますが 〔Weissenböck, et al. 1997.〕、生前診断は困難で、人への接触歴から暫定的に診断を行います。なお、単純ヘルペスウイルス1型 (口唇ヘルペス) 以外にも2型 (性器ヘルペス) もウサギから分離されています 〔Grest et al. 2002.〕。ウサギは神経症状を示す前に、唇や顔にヘルペスウイルス様皮疹を生じることもあります 〔Müller, et al. E2009〕。また、単純ヘルペスとは異なり、ウサギ特有のヘルペスウイルス感染症もいくつか知られ、ワタオウサギヘルペスウイルス (Herpes sylvilagus) と家兎ヘルペスウイルス (Herpesvirus cuniculi)が有名ですが、詳細は不明です。ワタオウサギヘルペスウイルスはリンパ増殖性疾患を起こし、リンパ節腫大と血液中のリンパ球増多が見られます 〔Hesselton et al. 1988., Hinze. 1971.〕。リンパ節の増大はリンパ腫まで進展することもあります 〔Hinze. 1971b.〕。感染後は主に扁桃でウイルス増殖が行われ、喉頭へと放出されて経口分泌物によって伝搬し、神経症状が見られます 〔Hinze et al. 1980.〕。家兎ヘルペスウイルスはニュージーランド種で散発し、大半は無症状です 〔Akatsuka, et al. 1986.〕。キャリア個体が蔓延させ、発熱および皮膚に発疹を生じることがあります。脳にもウイルス接種させた実験でも、神経症状は見られずに無症状でした 〔Zygraich, et al. 1972.〕。なお、本ウイルスは野生のワタオウサギにも感染します 〔Hesselton et al. 1988.〕。
検査
動物病院で受診の際に、てんかん発作が起こることはまれです。そのために、発作の様子をビデオで録画すると診断に役立ちます。

病院では神経学的検査を行いますが、てんかん発生時以外は正常であるウサギが多いです。
低血糖や低カルシウム血症、肝不全や腎不全、電解質異常などによる代謝的原因を迅速に除外するためには、血液検査が不可欠です。エンセファリトゾーンも血液からの抗体価で評価します。X線検査では分からない水頭症ならびに泉門の開口はCT検査で確認されます。脳炎や脳腫瘍、脳梗塞や脳出血などの脳の構造的詳細はMRI検査でないと分かりません。
ただし、MRI検査には全身麻酔での検査になるため、ウサギの一般状態が悪いとリスクを生じます。また、麻酔下での脳脊髄液検査を行うこともあります。
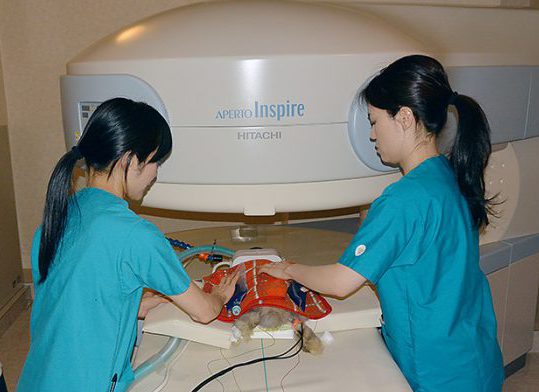
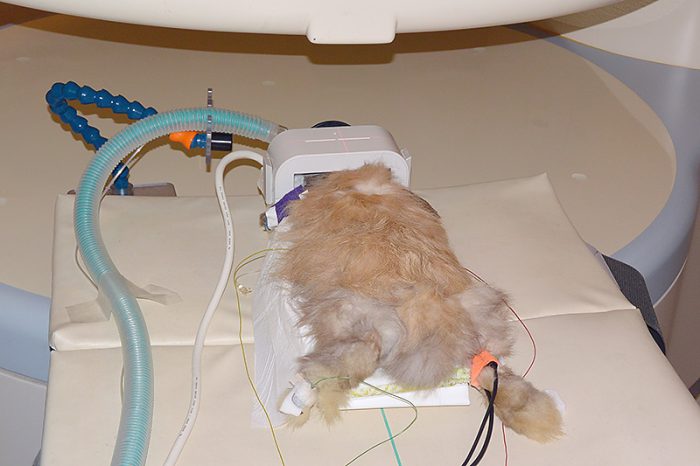
治療
治療は原因治療と発作の管理になります。てんかんの原因治療ができれば発作を完全に排除することができますが、実際に原因が追記できずに、正確な治療ができないことが大半です。したがって、現実的にはてんかんの頻度と発作の重症度を減らすことになります。ジアゼパムやミダゾラム、フェノバルビタールなどの薬剤が抗てんかん薬として使用されています。ただし、ジアゼパムやミダゾラムなどのベンゾジアゼピン系薬剤は作用期間が短く、普段の抗てんかん薬としての使用が難しく、頻繁に投与され、長期間使用すると、抗けいれん作用に対する耐性が起こり、効果が低下します 〔Muñana. 2013., Li et al. 2018.〕。フェノバルビタールは初期の抗てんかん薬として有効ですが、発作を制御する投与量を定めるのが難しいです 〔Lorincz et al. 2017.〕。他にも犬や猫で使用されるゾニサミド、臭化カリウム、レベチラセタム、イメピトインなどの薬剤は臨床的な効果および副作用の裏付けがなされていません。抗てんかん薬による治療は、一生必要になることがほとんどですが、発作が減るようであれば、薬剤も徐々に減らします。また、発作が落ち着くまでは、薬の種類を変えたり、または増量や併用することもあります。猫や犬と同様に、ウサギには抗てんかん薬に耐性ができやすい、つまり効果が低下してきます 〔Franssen et al. 1995.〕。もちろん、各薬剤には副作用もあるので、ウサギの健康状態も含めて、完全にてんかん発作が消失しなくても、落とし所を決めないといけません。高用量の投与では、ウサギが鎮静状態になることもあり、実際、ウサギでの抗てんかん薬での長期予後は、不良であるとも報告されています 〔Podell. 2004.〕。てんかんの管理として、発作の引き金は聴覚刺激なので、普段から刺激となる音が分かっているならば、その音を立てないように環境を考慮してください。また、発作後の管理として、呼吸と体温チェック、事故の予防に務めて下さい。発作の間あるいは後には、組織灌流を上げるために酸素吸入をするとウサギは楽になります。また、発作による筋肉活動の増加により、しばしば高体温になりますので、冷やす必要もあるかもしれません。発作時に高い所に登っていると、落ちて事故が起きないように、てんかんのあるウサギの飼育環境にも注意を払って下さい。
JCRA(ジャクラ)って何?ウサギ検定とは?
ウサギを幸せに長生きさせたい方は、一般社団法人 日本コンパニオンラビット協会(JCRA:ジャクラ)に入会しましょう!
参考文献
- Akatsuka K, Nii S. Tubular structures detected in the nuclei of human embryonal lung fibroblasts infected with human cytomegalovirus. Microbiol Immunol. 30 (3): 289–296. 1986.
- Beghi E. The epidemiology of epilepsy. Neuroepidemiology. 54 (2): 185–191. 2020.
- Beghi E, Carpio A, Forsgren L, Hesdorer DC, Malmgren K, & Sander JW. Recommendation for a definition of acute symptomatic seizure. Epilepsia. 51 (4): 671–675. 2010.
- Berendt M, & Gram L. Epilepsy and seizure classification in 63 dogs: a reappraisal of veterinary epilepsy terminology. J Vet Intern Med. 13 (1): 14–20. 1999.
- Chandler KC. Canine epilepsy: what can we learn from human seizure disorders? Vet J. 172 (2): 207–217. 2006.
- Cunningham JG, & Farnbach GC. Inheritance and idiopathic canine epilepsy. J Am Anim Hosp Assoc. 24 (4): 421–424. 1988.
- de Matos R, Russell D, Van Alstine W, & Miller A. Spontaneous fatal Human herpesvirus 1 encephalitis in two domestic rabbits (Oryctolagus cuniculus). J Vet Diagn Invest. 26 (5): 689–694. 2014.
- Engel J. Report of the ILAE classification core group. Epilepsia. 47 (9): 1558–1568. 2006.
- Czapińska-Ciepiela E. The risk of epileptic seizures during antibiotic therapy. Wiad Lek. 70 (4): 820-826. 2017.
- Fisher RS, van Emde Boas W, Blum W, Elger C, Genton P, Lee P, & Engel J. Epileptic seizures and epilepsy: definitions proposed by the International League Against Epilepsy (ILAE) and the International Bureau for Epilepsy (IBE). Epilepsia. 46 (4): 470–472. 2005.
- Franssen FF, Lumeij JT, & van Knapen F. Susceptibility of Encephalitozoon cuniculi to several drugs in vitro. Antimicrob Agents Chemother. 39 (6): 1265–1268. 1995.
- Gallitto G, et al. Interictal EEG pattern in rabbit penicillin epilepsy. Ital J Neuro Sci. 7 (4): 413–420. 1986.
- Grest P, et al. Herpes simplex encephalitis in a domestic rabbit (Oryctolagus cuniculus). J Comp Pathol. 126 (4): 308-311. 2002.
- Heske L, Nodvedt A, Jaderlund KH, Berendt M, & Egenvall A. A cohort study of epilepsy among 665,000 insured dogs: incidence, mortality and survival after diagnosis. Vet J. 202 (3): 471–476. 2014.
- Hesselton RM, Yang WC, Medveczky P, & Sullivan JL. Pathogenesis of Herpesvirus sylvilagus infection in cottontail rabbits. Am J Pathol. 133 (3): 639–647. 1988.
- Hinze HC. New Member of the Herpesvirus Group Isolated from Wild Cottontail Rabbits. Infect Immun. 3 (2): 350–354. 1971.
- Hinze HC. Induction of lymphoid hyperplasia and lymphoma-like disease in rabbits by Herpesvirus sylvilagus. Int J Cancer. 8 (3): 514-522. 1971b.
- Hinze HC, & Lee KW. Mechanism of oropharyngeal excretion of the rabbit mononucleosis-lymphoma agent, Herpesvirus sylvilagus. In Essex M, Todaro G, zur Hausen H. eds. Viruses in Naturally Occurring Cancers. Volume 7. Part A. Cold Spring Harbor Laboratory Press. New York. 163–169. 1980.
- Kandratavicius L, Balista PA, Lopes-Aguiar C, Ruggiero RN, Umeoka EH, Garcia-Cairasco N, Bueno-Junior L, & Leite JP. Animal models of epilepsy: use and limitations. Neuropsychiatr Dis Treat. 10: 1693–1705. 2014.
- Kira J, et al. Experimental allergic encephalomyelitis in rabbits: A major encephalitogenic determinant within residues 1–44 of myelin basic protein. J Neuroimmunol. 12 (3): 183-193. 1986.
- Latney LV, Bradley CW, & Wyre NR. Encephalitozoon cuniculi in pet rabbits: diagnosis and optimal management. Vet Med (Auckl). 5: 169-180. 2014.
- Leite JP, Garcia-Cairasco N, & Cavalheiro EA. New insights from the use of pilocarpine and kainate models. Epilepsy Res. 50 (1-2): 93-103. 2002.
- Li W, Wang X, Wei X, Wang M. Use of Diffusional Kurtosis Imaging and Dynamic Contrast-Enhanced MR Imaging to Predict Posttraumatic Epilepsy in Rabbits. AJNR Am J Neuroradiol. 39 (6): 1068–1073. 2018.
- Lorincz BA, Anson A, Csébi P, Bajzik G, Biró G, Tichy A, Lorincz BB, Garamvölgyi R. Novel approach to magnetic resonance imaging of epileptic dogs – T2 relaxometry of the brain with emphasised hippocampus. Acta Vet Hung. 65 (2): 185–197. 2017.
- de Feo MR, Cherubini E, Mecarelli O, Di Corato A, & Ricci G. Penicillin epilepsy in the rabbit. Exp Neurol. 75 (1): 1-10. 1982.
- Müller K, Fuchs W, Heblinski N, Teifke JP, Brunnberg L, Gruber AD, & Klopfleisch R. Encephalitis in a rabbit caused by human herpesvirus-1. J Am Vet Med Assoc. 235 (1): 66-69. 2009.
- Muñana KR. Head tilt and nystagmus. In BSAVA manual of canine and feline neurology (Ch. 11). Gloucester. BSAVA. UK. 2013.
- Nakajima F, & Kuwabara T. Rabbit brain tumor model. No Shinkei Geka. 11 (6): 613-615. 1983.
- Natelson S, Miletich DJ, Seals CF, Visintine DJ, & Albrecht RF. Clinical biochemistry of epilepsy. II. Observations on two types of epileptiform convulsions induced in rabbits with corticotropin. Clin Chem. 25 (6): 898-913. 1979.
- Nellhaus G. Experimental epilepsy in rabbits; development of a strain susceptible to audiogenic seizures. Am J Physiol. 193 (3): 567-572. 1958.
- Pakozdy A, Halasz P, & Klang A. Epilepsy in cats: theory and practice. J Vet Intern Med. 28 (2): 255–263. 2014.
- Podell M. Seizures. In Manual of Canine and Feline Neurology. BSAVA. Gloucester. 97–112. 2004.
- Patel SJ et al. Clinicopathological studies of Pasteurella multocida B:2 experimental infection in rabbits. The Indian Journal of Animal Sciences. 86 (4): 380–386. 2016.
- Platt S, & Garosi L. Seizures. In Platt S, & Garosi L. eds. Small Animal Neurological Emergencies. Manson Publishing. London: 155–172. 2012.
- Percy DH, & Barthold SW. Rabbit. In Percy DH, & Barthold SW. Pathology of Laboratory Rodents and Rabbits 3rd ed. Blackwell Publishing. Ames. IA. 2007.
- Ross S, Sawin BP, Denenberg VH, Volow M. Effects of previous experience and age on sound-induced seizures in rabbits. Int J Neuropharmacol. 2 (5): 255-258. 1963.
- Sobel RA et al. The immunopathology of chronic experimental allergic encephalomyelitis induced in rabbits with bovine proteolipid protein. J Immunol. 136 (1): 157-163. 1986.
- Weissenböck H et al. Naturally occurring herpes simplex encephalitis in a domestic rabbit (Oryctolagus cuniculus). Vet Pathol. 34 (1): 44-47. 1997.
- Zygraich N, Berge E, et al. Experimental infection of rabbits and monkeys with Herpesvirus cuniculi. 13 (3): 241–244. 1972.
